자연경색을 동반한 부갑상선암 1예
A Case of Parathyroid Carcinoma with Spontaneous Infarction
Article information
Abstract
= Abstract =
Parathyroid carcinoma is very rare malignant neoplasm, accounting for less than 0.005% of all cancers. Most parathyroid carcinoma is a functioning tumor that causes hyperparathyroidism, leading to hypercalcemia. We report a parathyroid carcinoma case that was suspicious for spontaneous infarction of cancer, leading to resolution of hypercalcemia. A 29-year-old male visited our hospital presenting with right neck swelling and pain. He has been experiencing frequent urolithiasis for four years but laboratory tests showed normal serum calcium level. Right vocal cord paresis was identified with laryngoscopy. Ultrasonography revealed a 3.7 × 3.5 cm mass in the right thyroid containing a focal cystic portion. Computed tomography confirmed the presence of a low-density right thyroid mass. Right thyroid lobectomy was performed and pathological evaluation revealed parathyroid carcinoma with central necrosis. We report this very rare case with a literature review.
서론
부갑상선암은 두경부 암중에서도 매우 드문 질환으로 모든 암중에서도 0.005% 이하의 낮은 비율을 차지한다.1) 대부분의 부갑상선암은 부갑상선기능 항진증을 보이며 그에 따른 여러 가지 증상들을 호소하는데,2) 저명한 증상을 호소하지 않는 경우에는 수술 후 조직검사를 시행하기 전까지 진단을 내리기 힘든 경우가 많다.
일차성 부갑상선 항진증을 유발하는 양성병변인 부갑상선 선종의 경우에서 종양내의 자연경색으로 인하여 고칼슘혈증이 호전되는 사례가 드물게 보고되고 있으나,3,4) 부갑상선암에서 자연경색이 동반된 사례는 매우 드물다. 저자들은 부갑상선암의 자연경색으로 인하여 고칼슘혈증이 호전된 것으로 추정되는 부갑상선암 1예를 보고하고자 한다.
증례
29세 남자환자로 2일전 경부영역의 통증을 동반한 부종 소견으로 타 병원에서 경구항생제를 처방받아 사용하였으나 호전이 없어 본원 응급실로 내원하였다. 혈액검사상 백혈구는 10,500 /ul (참고치 3,600-9,600), C반응단백질은 39.7 mg/L (참고치 <5.0)로 염증반응을 보였으며, 유리T4는 1.15 ng/dL (참고치 0.80-1.90), 유리T3는 2.66pg/ml (참고치 2.00-4.00), 갑상선자극호르몬은 0.5uIU/mL (참고치 0.4-4.7)로 갑상선과 관련된 검사는 모두 정상수치를 보였다. 칼슘은 9.5 mg/dL (참고치 8.2-10.2)로 정상 범위였으며, 인은 1.9 mg/dL (참고치 2.5-4.5) 로 다소 낮았고 부갑상선호르몬 검사는 시행하지 않았다. 이학적 검사상 우측 경부의 압통소견을 보였으며 초음파검사에서 우측 갑상선 중간 부위에 3.7 × 3.5 cm 크기의 낭성부분을 일부 포함하는 비 균질적인 저에코성 종괴가 관찰되었다(Fig. 1A). 림프절이나 다른 경부의 이상소견은 보이지 않았다. 해당 종괴에 대하여 세침흡인검사를 시행하였고 괴사된 낭성병변 외에는 특이사항이 없었다. 이후 외래에서 중심부바늘생검을 다시 시행하였고, 불분명한 피막이 포함된 완전 경색(total infarction)된 작은 세포들의 흔적만 보일 뿐 진단에 유의미한 조직은 관찰되지 않았다. 전산화단층촬영상 우측 갑상선의 중간부위에 두꺼운 벽을 가진 낭성 종물이 확인되었으며, 그 외 경부 영역의 림프절 비대와 같은 다른 이상소견은 확인되지 않았다. 종물의 모양이 기관에 인접해있는 양상으로 기관지내시경을 시행하였으나 기관내 침범은 확인되지 않았다(Fig. 1B). 외래 통원을 통해 상기 검사들을 진행하던 도중 환자가 이전에는 없던 목소리의 변화를 호소하였고 시행한 후두내시경상 우측 성대의 움직임이 경미하게 감소된 소견을 보였다.
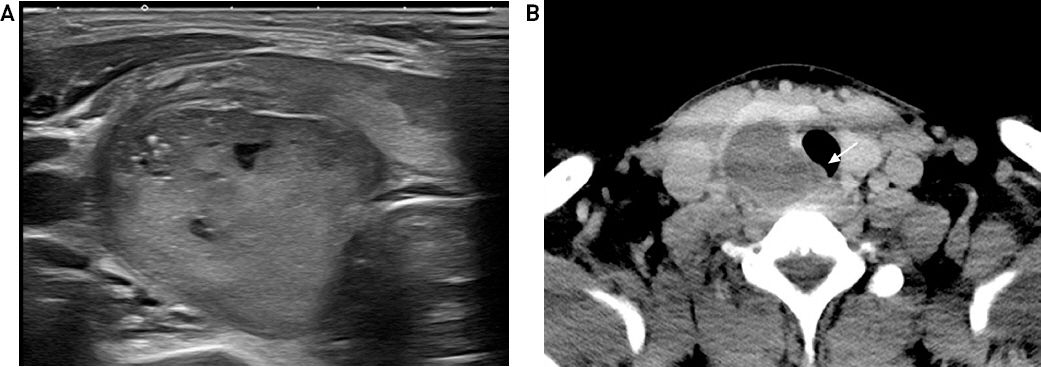
Preoperative imaging. (A) Ultrasonography showing a 3.7 × 3.5 cm heterogeneous hypoechoic mass containing focal cystic portion. (B) Neck computed tomography showing a mass at the middle portion of the right thyroid. The mass is adjacent to the trachea (axial view, white arrow).
이상의 소견들을 종합하여 우측 갑상선의 경색을 동반한 낭성종양을 우선적으로 고려하고 우측 갑상선엽절제술을 시행하였다. 수술 당시 육안적으로 피막외 침범은 확인되지 않았고 기관이나 주위조직으로 침윤은 보이지 않았다. 종물은 반회후두신경의 전내측에 위치하고 있었으며 반회후두신경과 우측 하부 부갑상선으로 보이는 조직은 쉽게 박리되었고 보존하였다. 수술 당시 시행한 동결절편검사에서 악성종물이 의심되나 확실한 진단은 최종 병리조직검사를 확인해야한다고 답변을 받았다. 수술 직후 시행한 혈액검사상 칼슘은 10 mg/dl (참고치 8.2-10.2)으로 정상소견, 부갑상선호르몬은 < 2 pg/ml (참고치 10- 65)로 감소된 소견을 보였으나 특별한 처치 없이 약 1주일 후 정상수치로 회복되었으며 인 수치도 시간이 지남에 따라 정상수치로 회복되었다(Table 1). 수술 이전에 확인되었던 우측 성대 운동성 저하소견은 수술 직후 호전되었다.
병리육안검사상 경계가 뚜렷한 결절형 종물소견을 보였으며 내부에는 괴사소견을 보였다(Figs. 2A, 2B). 현미경 검사상 주세포(chief cell)가 군집을 이루며 육주를 형성하는 부갑상선 조직이었고, 혈관침윤과 피막을 침범하는 양상이었다(Figs. 3A, 3B). 또한 세포들의 유사분열들(Fig. 3C)과 종물 내부에서 중심성 괴사소견이 확인되었다(Fig. 3D). 면역조직화학염색에서는 티로글로불린과 thyroid transcription factor에서 음성, Ki-67에서 양성 소견을 보였으며 상기 소견들을 종합하여 부갑상선암으로 진단되었다. 암종이 비교적 갑상선의 가운데에 위치하고 있었고 수술 중 하부갑상선으로 보이는 조직을 발견하였기에 해당 암종의 기원은 상부갑상선에서 유래한 것으로 추정되었다.

Gross specimens. (A) A well-demarcated nodular mass located at the middle portion of the thyroid. (B) A cross-section of the mass showing tumor necrosis.
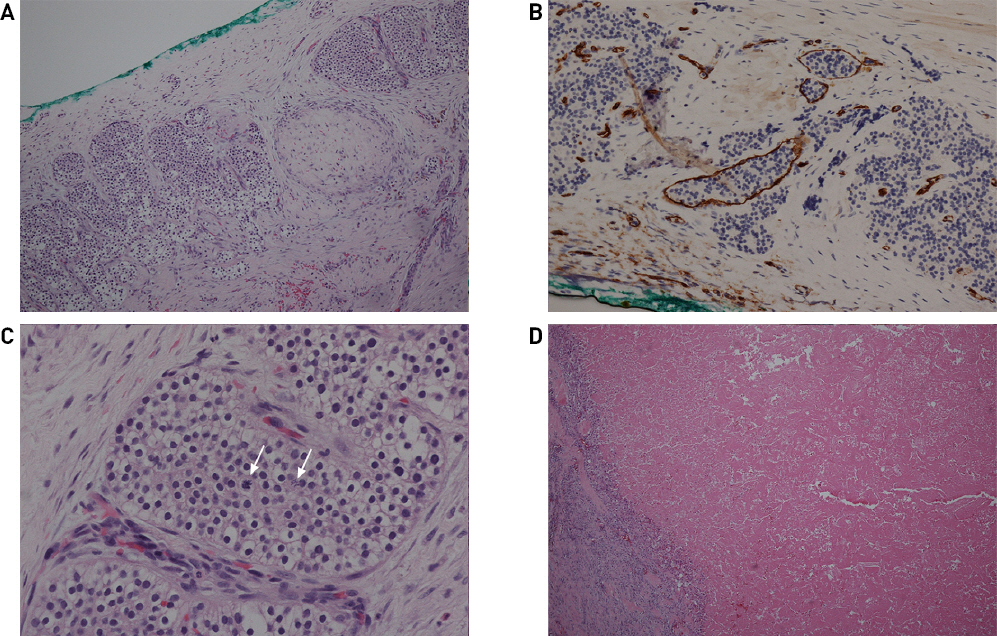
Histopathology. (A) The tumor nests are infiltrating the thick fibrous capsule (H&E, 100×). (B) Immunohistochemistry showing several vascular invasions surrounded by CD34 positive endothelial cells (200×). (C) The tumor cells have round, dark, small nuclei with abundant clear or eosinophilic cytoplasm and distinct cytoplasmic membranes. Mitoses are also noted (white arrows) (H&E, 400×). (D) The mass is encapsulated by a thick fibrous capsule and the central portion of the mass has diffuse eosinophilic necrosis (H&E, 40×).
조직검사 확인 후 외래에서 추가로 시행한 문진 상 4년 전부터 반복적인 요로결석으로 수차례 타병원에서 쇄석술을 시행 받은 병력이 있었음을 확인하였고, 복부전산화단층촬영상 우측에 작은 신장 결석이 확인되었지만 크기가 작고 증상이 없어 경과관찰하기로 하였다. 추후 시행한 양성자 방출 단층촬영/전산화단층촬영상 원격전이의 소견은 없었으며 부갑상선스캔 검사에서도 특이소견은 없었다. 수술 후 20개월까지 시행한 추적관찰에서 재발의 소견은 보이지 않았으며 칼슘수치도 정상범위를 유지하고 있다.
고찰
부갑상선 암종은 대부분 기능성 암종으로 부갑상선 기능항진증에 따른 고칼슘혈증을 동반하며 피로, 소화불량, 두통, 관절통, 체중감소, 신결석, 다뇨와 같은 증상을 보인다.1,2,5,6) 그 외에도 애성을 호소하는 경우가 있는데 해당 증상은 일차성 부갑상선 기능항진증의 대부분의 원인을 차지하는 부갑상선 선종에서는 매우 드물며 국소 전이를 의심할 수 있는 중요한 단서로 악성종양을 반드시 고려하여야 한다.7,8)
본 증례에서 환자는 4년 전부터 반복적인 요로결석 과거력이 있어 당시에 고칼슘혈증이 있었음을 의심해 볼 수 있다. 그러나 본원에 내원하여 시행한 검사상 칼슘수치는 정상소견이었고, 내원 당시 환자는 2일 전부터 경부 통증 및 부종을 호소하였으며, 수술 후 조직검사 소견에서 거대한 중심성 괴사가 확인되었다. 이러한 임상양상과 조직검사소견을 통해 저자들은 이전 기능성 종양으로서 부갑상선 기능항진증을 유발하던 부갑상선암이 본원 내원 몇 일 전 발생한 자연경색으로 인해 그 기능이 감소되었으며 조직괴사로 인하여 경부 통증 및 부종을 유발하였다고 추정하였다.
부갑상선 종물에 괴사가 동반된 경우는 매우 드물며, 대부분 부갑상선 선종에서 보고되고 있고 기능성 선종이 자연괴사 되면서 관련 증상 및 검사수치가 감소되는 양상을 보인다.3,4) 부갑상선암에서 괴사가 동반된 경우는 더욱 드물며, 보고된 사례에서도 현미경적 소견상 일부 작은 영역에서의 괴사 및 hemosiderin 침착이 보고되었으나,9,10) 본 증례와 같이 종물 대부분을 차지하는 괴사를 동반한 증례는 보고된 바 없다.
초음파검사에서 부갑상선암을 시사하는 특징적인 소견은 없으나 일반적으로는 3cm 이상의 크기를 보일 경우 악성종양 여부를 감별할 필요성이 있으며,11) 부갑상선 양성병변에 비하여 부갑상선암에서 비균질적인 에코소견, 불분명한 경계 및 모양, 결절내 석회화, 낭성변화와 같은 소견이 잘 나타난다.12,13) 본 증례에서도 부갑상선암을 의심할 수 있는 낭성병변 소견이 확인되었으나 그 외에 부갑상선암을 시사하는 소견은 보이지 않았다.
부갑상선암의 확진은 병리조직소견으로 결정하게 되는데 현미경 검사상 혈관침윤소견, 국소 혹은 원격 전이의 유무, 피막이나 연조직 침윤소견과 같은 특징을 보인다.14) 면역조직화학검사로는 parafibromin이 진단에 도움이 되는 것으로 알려져 있으며 해당 항목 외에도 Retinoblastoma (Rb)나 galectin-3, Ki-67 검사를 함께 참고하여 진단을 내릴 수 있다.1) 본 증례에서도 병리조직검사상 주세포(chief cell)로 이루어진 부갑상선 조직의 혈관 침윤 및 피막 침범이 확인되었으며, 세포들의 유사분열 및 Ki-67 검사에서 양성 소견을 보여 부갑상선 암으로 진단을 내릴 수 있었다.
부갑상선암의 치료는 수술적 치료가 원칙이며 수술의 범위는 부갑상선 종물과 동측 갑상선, 중심부 림프절 절제술 및 필요시 인접한 조직을 함께 제거하는 것이 추천된다.15) 본 증례의 경우 중심부 림프절 절제술은 시행하지 않았으나 현재까지 재발의 소견은 보이지 않으며 추후에도 주기적으로 경과 관찰할 예정이다.
부갑상선암의 예후는 경부 림프절 전이 및 원격전이 유무에 따라 다양하나 일반적으로 78~85%의 5년 생존율을 보인다.2) 불완전한 절제가 재발의 가장 흔한 원인이며 재발하는 경우 그 시기는 주로 수술 후 약 2~5년 째이다.1) 본 증례의 경우 현재까지는 재발을 의심할만한 소견은 보이지 않으나 추적기간이 짧아 지속적으로 추적관찰이 필요할 것으로 사료된다.
본 증례를 통해 칼슘수치가 정상범위이고 영상학적 검사 및 세침검사에서 갑상선 내 종물로 의심이 되더라도 해당 종물의 유래가 부갑상선일 가능성을 반드시 고려해야하며, 매우 드물지만 자연경색을 동반한 부갑상선암도 감별진단으로 고려하여야 할 것이다.