서론
하인두암은 상부호흡소화기계(upper aerodigestive tract)에 발생하는 암 중 약 7%를 차지하며 이 중 약 95%는 편평상피암종이다.1) 하인두의 범위는 설골의 상방으로부터 윤상연골의 하연에 이르며, 이상와, 하인두후벽, 후윤상부로 세분된다. 이 중 하인두암은 60%가 이상와에서 발생하며, 다음으로 하인두후벽에 발생하고 약 5% 미만에서 후윤상부에 발생한다. 하인두암은 두경부 암 중 가장 예후가 나쁜 것으로 알려져 있으며, 이는 증상이 늦게 나타나 발견 당시 진행된 병기가 대부분이며 점막하 전파(submucosal spread)를 잘하기 때문이다.2) 또한 경부림프절로의 전이가 60-80%의 환자에게서 발견되며 다른 두경부 종양에 비해 원격전이를 잘하고 이차암의 발병율이 높아서 생존율이 높지 않다.1-4)
하인두암의 치료에 대한 궁극적인 목표는 종양의 제거이지만, 정상의 발성과 연하 기능의 보존이 가능하고 기관절개구 없이 지내는 것이 바람직한 목표이다. 항암화학요법은 하인두암 환자에서 유도(선행)항암요법 또는 보조항암요법으로 수술 또는 방사선 치료와 시행되거나 원격전이가 있는 환자에서 생존율을 높이고, 통증을 줄이고, 삶의 질 향상을 위한 완화요법으로 사용이 증가되고 있다.5) 수술적 치료 방법은 초기 병기라도 경부를 포함해서 치료를 시행하며, 최근에는 여러 유리피판을 비롯한 재건술과 수술전후의 치료(perioperative care)가 발달하여 진행된 병기에서도 한번의 수술로 광범위한 절제가 가능하고 복합요법치료(combined modality therapy)로 원발부위 및 경부 치료율을 향상시킬 수 있다.
이에 저자들은 국민건강보험 공단 자료를 이용하여 하인두암 환자의 치료 방법에 따른 5년 이내 사망률을 비교 분석하고 생존율에 영향을 끼치는 인자를 확인하고자 하였다.
연구 방법
Study Population
2008년과 2009년 국민건강보험(National health insurance system, NHIS)에 건강검진을 1회 받은 후 2017년까지 추적 관찰이 가능한 17,656,993 명을 대상으로 하였다. 이중 1,970 명은 이전에 하인두암을 진단받은 경험이 있어서, 3,200,540 명은 2번 이상 건강검진을 받아서, 779,013 명은 다른 중증 질환이 있어 총 3,981,523 명을 제외하여 최종적으로 13,675,470 명을 대상으로 연구를 진행하였다. 본 연구는 가톨릭중앙의료원 연구윤리위원회 심의를 받은 후 진행하였다. [HC19ZISI0122]
Patients Selection
등록된 13,675,470 명 중 건강검진 이후 2010년 1월 1일부터 2017년 12월 31일 사이 ICD-10 codes 상 하인두암(C12-C13)으로 진단을 받은 경험이 있는 3,922명을 대상으로 코호트 연구를 진행하였다. 이 후 3,922 명의 처방 코드를 분석하여 수술적 치료, 항암치료, 방사선치료 유무를 파악하여 치료의 종류를 분석하였으며, 처방코드에 수술, 항암, 방사선에 관련된 코드가 없을 경우 치료 받지 않은 군으로 정의하였다. 또한 하인두암 등록 후 5년 이내에 사망한 2,384 명의 환자군에 대해서는 따로 환자 특성 및 치료 방법에 따른 결과의 차이를 분석하였다.
Statistical analysis
환자들의 분포 특성들은 건강검진에서 얻을 수 있는 기본 정보들과 여기에 국민건강보험 자료에 등록되어 있는 정보들을 더하여 기술적 분석(descriptive analysis) 방법으로 분석하였다. 치료 방법은 수술적 치료, 항암치료, 방사선치료 세가지 치료 방식을 혼합하여 치료받지 않는 군까지 총 9개 군으로 나누어 분석을 하였다. 5년 이내에 사망한 환자들의 자료는 선형회귀분석을 한 후 콕스비례 위험모델(Cox proportional hazards models)을 이용하여 결과의 위험도(Hazard ratio, HR)와 95% 신뢰도(Confidence intervals, CI)를 구하였다. Model 1에서는 보정하지 않은 원자료를 비교하였고, Model 2에서는 나이와 성별 수입에 관하여 보정을 한 후 위험도와 신뢰도를 구하였다. 모든 통계 분석은 SAS version 9.3(SAS Institute, Cary, NC, USA)을 이용하여 시행하였고, P값은 양측성이었고, 0.05 이하의 값은 통계적으로 유의한 것으로 간주하였다.
결과
2010년 1월 1일부터 2017년 12월 31일까지 하인두암으로 진단받아 국민건강보험에 등록된 환자 총 3,922명을 분석하였다. 연령별 분포는 65세 이하가 1,740명(44.4%), 65세 이상은 2,182명(55.6%)이었다. 성별은 남성이 3,533명(90.1%)으로 여성에 비해 9배 이상 많이 발생하였다. 소득기준을 보았을 때 하위 20%에서 2,784명(71.0%)이 진단되어 상위 80%에서 1,138명(29.0%) 진단된 것에 비교하여 상대적으로 더 많이 진단된 것을 알 수 있었다. 흡연 유무에 관해서는 2,156명의 환자들의 기록은 확인할 수 없어 총 1,766명의 환자들이 기록을 분석하였다. 한 번도 흡연을 하지 않은 환자는 651명(36.7%)이었으며, 과거 흡연을 하였으나 현재는 금연을 하고 있는 환자는 411명(23.1%), 현재 흡연 중인 환자는 714명(40.2%)로 현재 흡연 중인 환자가 제일 많았다. 동반질환으로 혈압이나 당뇨, 고지혈증의 유병률은 각각 32.3%, 15.6%, 12.5%로 나왔다. 등록된 3,922명의 치료 방법으로는 치료받지 않은 경우가 1,244명(31.7%)으로 제일 많은 비중을 차지하였다. 이후로 단독 항암치료 받은 경우가 947명(24.2%)이었으며, 항암방사선동시치료 받은 경우가 605명(15.4%)으로 뒤를 이었다. 수술을 한 경우는 수술 단독, 수술과 방사선치료 혼합, 수술과 항암방사선동시치료 혼합, 선행항암치료와 수술한 것을 모두 합해서 290명(7.4%)였다. (Table 1)
Table 1
Baseline characteristics of the study population
| Parameter | Total (N=3,922) |
| Age | |
| < 65 years | 1,740 (44.4%) |
| ≥ 65 years | 2,182 (55.6%) |
| Gender | |
| Male | 3,533 (90.1%) |
| Female | 389 ( 9.9%) |
| Smoking status* | |
| Never smoke | 651 (36.7%) |
| Ex-smoker | 411 (23.1%) |
| Current smoker | 714 (40.2%) |
| Income | |
| Lower 20% | 2,784 (71.0%) |
| Upper 80% | 1,138 (29.0%) |
| Comorbidity | |
| Hypertension | 1,268 (32.3%) |
| Diabetes | 610 (15.6%) |
| Dyslipidemia | 492 (12.5%) |
| Treatment | |
| Surgery alone | 147 ( 3.8%) |
| RT alone | 374 ( 9.5%) |
| CT alone | 947 (24.2%) |
| Surgery + RT | 70 ( 1.8%) |
| Surgery + CCRT | 25 ( 0.6%) |
| CCRT | 605 (15.4%) |
| Neoadjuvant CT + Surgery | 48 ( 1.2%) |
| Neoadjuvant CT + CCRT | 462 (11.8%) |
| No treatment | 1244 (31.7%) |
다변량분석을 통해 5년 생존율과 관련된 요인 분석을 시행하였다. 65세 이상 고령인 경우 그렇지 않은 경우에 비해 5년 생존율이 좋지 않았다(HR: 1.92; 95% CI: 1.76- 2.09). 성별로는 여성의 경우가 더 생존율이 좋았으며,(HR: 0.77; 95% CI: 0.66-0.89) 흡연 유무에 관해서는 흡연을 전혀 하지 않은 경우와 과거 흡연을 하였으나 현재 금연 중인 환자에서는 5년 생존율의 위험비의 차이는 없었으나,(HR: 0.88;95% CI: 0.73-1.05) 진단 당시 흡연 중인 환자에서는 5년 생존율은 좋지 않았다(HR: 1.17;95% CI: 1.00- 1.37). 소득 수준을 기준으로 5년 생존율의 위험비를 비교해보면, 하위 20% 환자군에서 상위 80% 환자군에 비해 5년 생존율의 위험도가 높았다(HR: 1.216;95% CI: 1.114- 1.327). 치료방법에 따른 5년 생존율은 항암방사선치료를 받은 환자군을 기준으로 비교하였다. 치료를 받지 않는 군에서 위험도가 가장 높게 나타났고(HR: 1.88; 95% CI: 1.31-2.70), 항암 단독 군(HR: 1.16; 95% CI: 1.03-1.27)과 선행항암치료 후 수술을 받은 군(HR: 1.21; 95% CI: 1.04- 1.41)에서 항암방사선치료를 받은 환자군에 비해 위험도가 증가하였다(Table 2).
Table 2
Multivariate Cox proportional hazard model for 5 year survival of hypopharyngeal cancer (N=3,922)
| Parameter | No of patients | No ofdeath | Person -years | Mortality rate | Hazard Ratio (95% confidence interval) | |
|---|---|---|---|---|---|---|
|
|
||||||
| Model 1 | Model 2 | |||||
| Age | ||||||
| < 65 years | 1740 | 871 | 5,023 | 0.173 | 1 | 1 |
| ≥ 65 years | 2182 | 1513 | 4,662 | 0.324 | 1.70 (1.57-1.85) | 1.92 (1.76-2.09) |
| Gender | ||||||
| Male | 3533 | 2188 | 8,511 | 0.257 | 1 | 1 |
| Female | 389 | 196 | 1,174 | 0.166 | 0.71 (0.61-0.82) | 0.77 (0.66-0.89) |
| Smoking status* | ||||||
| Never smoker | 651 | 331 | 1,924 | 0.172 | 1 | 1 |
| Ex-smoker | 411 | 194 | 1,099 | 0.177 | 0.94(0.78-1.12) | 0.88(0.73-1.05) |
| Current smoker | 714 | 417 | 1,732 | 0.241 | 1.27(1.10-1.47) | 1.17(1.00-1.37) |
| Income | ||||||
| Lower 20% | 2784 | 1637 | 7,033 | 0.233 | 1.193(1.094-1.301) | 1.216(1.114-1.327) |
| Higher 80% | 1138 | 747 | 2,652 | 0.282 | 1 | 1 |
| Treatment | ||||||
| CCRT | 605 | 394 | 1,771 | 0.222 | 1 | 1 |
| Surgery alone | 147 | 87 | 351 | 0.247 | 1.02 (0.81-1.29) | 0.99 (0.78-1.25) |
| RT alone | 374 | 237 | 1,002 | 0.237 | 1.06 (0.90-1.25) | 1.03 (0.87-1.21) |
| CT alone | 947 | 578 | 1,922 | 0.301 | 1.14 (1.01-1.25) | 1.16 (1.03-1.27) |
| Surgery + RT | 70 | 43 | 204 | 0.210 | 0.93 (0.68-1.27) | 0.79 (0.58-1.08) |
| Surgery + CCRT | 25 | 13 | 85 | 0.152 | 0.71 (0.41-1.23) | 0.77 (0.44-1.34) |
| Neoadjuvant CT + CCRT | 462 | 317 | 1,045 | 0.303 | 0.95 (0.84-1.07) | 0.93 (0.82-1.05) |
| Neoadjuvant CT + Surgery | 48 | 32 | 63 | 0.501 | 1.23 (1.06-1.43) | 1.21 (1.04-1.41) |
| No Treatment | 1244 | 683 | 3237 | 0.210 | 1.54 (1.07-2.21) | 1.88 (1.31-2.70) |
치료 방법에 따른 생존율의 차이를 Kaplan Meier curve를 이용하여 비교하여 보았다. 여성이 남성보다 모든 치료 방법에서 보다 좋은 생존율을 보였다. 전체 환자군에서는 수술 후 항암방사선치료를 받은 군이 5년 후 생존율이 가장 높게 나왔지만 다른 치료 방법과 큰 차이는 없었다(Fig. 1). 치료 방법 비교의 한 종류로서 수술, 항암치료, 방사선치료 3가지를 각각 유무로만 나누어 선형회귀분석 결과를 구했다. 세 종류의 치료 방법 중 수술과 방사선치료는 하였을 경우와 하지 않았을 경우에서 위험도의 차이가 유의미하지 않았으나, 항암치료는 하였을 경우가 하지 않은 경우보다 위험도가 증가한 모습을 보였다(HR: 1.13; 95% CI: 1.04-1.23). (Table 3)
Fig. 1
Survival probability of hypopharyngeal cancer according to treatment method. These graphs show Kaplan-Meier curves of 5 year survival of hypopharyngeal cancer in total (A), male (B) and female (C) respectively. (CTx : Chemotherapy, CCRT: Concurrent chemoradiotherapy)
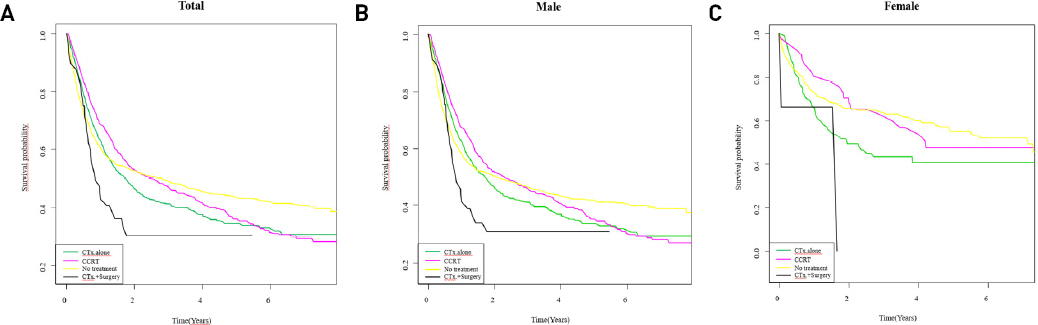
Table 3
Linear regression model of 5 year survival in patients with hypopharyngeal cancer according to the treatment modalities.
고찰
국가암정보센터에 의하면 하인두암은 2008년부터 2017년까지 국내에서 10년 동안 평균 406.1 명이 발생한 비교적 드문 종류의 암이다. 발생율은 10만 명당 약 0.8명이며, 전체 암 환자 중 하인두암이 차지하는 비중도 0.2%에 불과하다. 하지만 이에 비해 하인두암의 예후는 매우 좋지 않은 것으로 알려져 있는데, 이번 연구에서도 10년 동안 등록된 3,922명의 하인두암 환자 중 5년 이상 생존한 환자 수는 1,536명으로 5년 생존율은 39.2%에 불과하다.6,7) 하인두암의 효과적인 치료 방법 역시 아직 명확히 정해져 있지 않아, 수술, 항암치료, 방사선치료 모두 활용되고 있다.8,9) NCCN guideline 2021 version에 따르면 T1, 일부 T2에서는 초기 치료로 방사선치료 단독 요법 또는 수술이 1차 선택으로 해 볼 수 있지만 일부 T2 와 T3 및 임파선 전이가 있을 경우에는 선행항암치료, 수술, 항암방사선동시치료 중 한가지를 선택하고, T4a인 경우는 이와 유사하지만 수술만 Category 2 이고 나머지 두 방법은 Category 3으로서 수술이 조금 더 권장되고 있다.
이번 연구는 건강보험공단 자료를 이용한 대규모 연구로서 최근 건강보험공단 자료가 여러 분야에 제공이 되면서 이를 활용한 여러 연구들이 진행되고 있다. 두경부암은 발생 수가 많지 않아 단일센터 또는 몇 개의 기관에서 모여 연구를 진행할 경우 환자 수를 확보하기 어려운 단점이 있었으나, 건강보험공단 자료를 활용하면서 이러한 부분을 극복할 수 있었다. 또한 국민건강보험 건강검진기록 등을 이용하여 코호트 연구도 가능하게 되었고, 중증 등록 시스템 및 소득에 따른 차등 의료보험비 납부 시스템 등으로 인해 진단의 정확도가 높고 거주 지역, 소득 수준 등의 지표들도 정확히 제공된다는 장점이 있다. 다만 현재 국내 건강보험공단 자료는 병기 표시가 제공되지 않는다는 단점 등도 있다. 이번 연구에서는 이러한 장점들을 살려 2008년과 2009년 1회 건강검진을 시행받은 13,675,470 명 중, 2017년까지 경과 관찰 후 하인두암으로 등록된 환자를 대상으로 하인두암의 5년 생존율에 미치는 인자에 대하여 후향적 코호트 연구를 시행하였다.
먼저 본 연구에서는 나이와 성별, 소득 수준, 현재 흡연 유무 4가지가 하인두암의 예후에 영향을 끼치는 것으로 나왔다. 다만 흡연 유무는 전체 환자의 데이터를 얻지를 못하였다는 제한점이 있다. 전체 두경부암으로 범위를 확대한 국내 다른 연구에서는 나이와 소득 수준이 치료 유무에 영향을 끼친다는 결과가 있으며, 해외 다른 연구에서는 유병률에 나이와 성별, 흡연력 등이 연관이 있으며, 예후에는 성별, 나이, 병기, 수행능력 평가(Performance Status, PS), 진단부터 수술에 걸리는 시간 등이 있다는 결과가 있다.7,10,11) 병기를 나누는 기준 중 하나가 예후이므로 병기는 예후의 확실한 인자이지만, 본 연구에서는 병기, 수행능력 평가 등을 확인할 수 없어 이와 연관된 연구를 시행하는데 제한이 있었다. 하지만 국내 건강보험공단 자료에는 소득 수준이 포함되어 있어 이를 활용하여 분석하였고, 소득 수준이 하위 20%인 환자군에서 상위 80%인 환자군에 비해 하인두암이 더 많이 발생하며, 5년 생존율 역시 소득 수준이 낮은 환자군에서 더 낮음을 확인하였다. 이는 예전부터 여러 연구에서 관련이 있을 거라는 추측은 있었으나 하인두암에서 예후와 소득이 직접적으로 연관이 있다는 것이 대규모 연구로 확인되는 것은 이번 연구에서 처음으로 밝혀졌다.12)
본 연구에서 치료 방법에 따른 예후의 차이를 확인하기 위해 항암방사선동시치료를 기준으로 타 치료 방법과 비교 분석하였다. 치료를 하지 않은 환자군에서 위험도가 가장 높았고 선행항암치료 후 수술을 받은 군, 항암치료만 받은 군에서도 통계적으로 유의하게 위험도가 증가하였다. 수술 단독 치료군, 방사선 단독 치료군, 수술 후 항암/방사선치료군, 선행항암치료 후 항암방사선치료군에서는 항암방사선동시치료군과 비교하여 위험도의 차이는 없었다. 선행항암치료 후 수술을 받은 군은 생존율이 더 좋지 않은 반면, 선행항암치료 후 항암방사선동시치료를 받는 군과 항암방사선동시치료만 받은 군은 큰 차이가 없는 것으로 결과가 나왔는데, 이는 guideline에 의하면 선행항암치료 후 반응이 좋을 경우 항암방사선동시치료를 하는 것이 권장되고 있고, 선행항암치료의 반응이 좋지 않을 경우 수술적 치료를 하도록 권장된 것과 관련이 있어 보이나, 이번 연구에서는 병기나 수행능력 평가 등이 포함되지 않아 후에 이러한 요인들을 포함한 보다 더 자세한 연구가 필요할 것으로 보인다.13)
수술, 항암치료, 방사선치료 3가지만 놓고 각각 비교하였을 때, 항암치료는 시행받은 군이 오히려 위험도가 높게 나왔는데, 이 또한 병기가 높거나 수술 등이 시행되기 어려울 때 완화요법의 항암치료가 포함되어 위험도가 높게 나온 것으로 사료된다.








