갑상선에서 발생한 Epstein-Barr Virus 양성 미만성 큰 B세포 림프종 1예
A Case of Epstein-Barr Virus-Positive Diffuse Large B-Cell Lymphoma Occurring in Thyroid Gland
Article information
Abstract
= Abstract =
Epstein-Barr virus positive diffuse large B-cell lymphoma is very rare malignant tumor in thyroid gland. Compared to Epstein-Barr virus negative diffuse large B-cell lymphoma, it tends to have more extranodal involvement, does not respond to chemoimmunotherapy well, and has worse prognosis. We have encountered a patient with Epstein-Barr virus positive diffuse large B-cell lymphoma of thyroid gland in 75-year-old female presenting with aggravating dyspnea and neck pain.
서론
Epstein-Barr virus (EBV) 양성 미만성 큰 B세포 림프종은 2016년도 World Health Organization (WHO)의 림프종 분류에 그 명칭이 처음 소개된 것으로, 미만성 큰 B세포 림프종 중에서 핵에 EBV-encoded RNA (EBER)가 표현된 것을 지칭한다.1) 미만성 큰 B세포 림프종으로 진단된 환자들 중에서 7.9%가 EBV 양성인 것으로 보고되며 상대적으로 그 빈도가 낮다.2) EBV 양성 미만성 큰 B세포 림프종은 임상적으로 EBV 음성 미만성 큰 B세포 림프종과 차이가 있다. 진단 당시 연령이 더 높으며, 악성도가 높고, 치료에 잘 듣지 않는다.3) 또한 림프절외 침범도 더 많다고 알려져 있으며 주로 소화기계, 피부, 폐에 생긴다.3-5) 이 중 갑상선에 생기는 경우는 이전 연구에서 몇차례 보고된 적이 있으나 그 수가 적고,6-8) 국내에서는 아직 보고가 없는 것으로 확인된다. 저자들은 최근 갑상선에서 발생한 EBV 양성 미만성 큰 B세포 림프종 1예를 경험하였고, 이를 공유하고자 보고하는 바이다.
증례
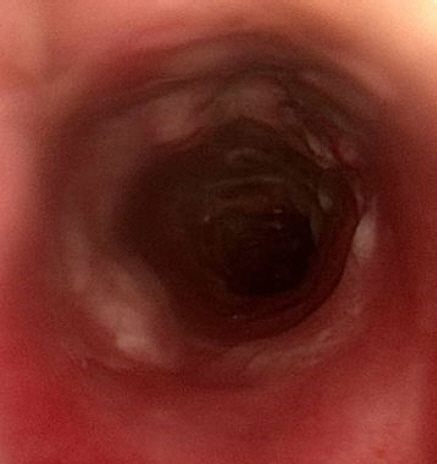
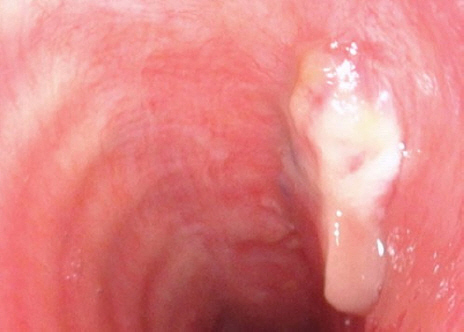
75세 여자 환자로 1달 전부터 시작된 경부 동통 및 5일 전부터 발생한 호흡곤란을 주소로 본원 내원하였다. 통증은 점차 악화되는 양상이었으며 협착음이 들렸다. 이에 대해 타원에서 경구 메틸프레드니솔론 2mg을 1달간 복용하였으나 증상 호전 없었다고 하였다. 15년전 본원에서 유방암 진단 받았으며 이에 대해 선행항암화학요법 및 유방 보존적 절제술 이후 보조항암방사선치료 받은 과거력 및 기저질환으로 고혈압 있었다. 50년간 회당 소주 1병, 월 7회의 음주력 있었으며, 흡연력은 없었다. 경부 전산화단층촬영에서 7.8 x 10.0 x 5.6 cm 크기의 불균일한 조영증강을 보이며 내부에 다수 괴사가 보이는 종괴가 양측 갑상선, 기관, 식도, 좌측 상부 종격동에 걸쳐 확인되었다(Figs. 1A, 1B). 급격히 악화되는 양상으로 보아 역형성 갑상선암을 첫 번째로 생각하였으며, 전산화단층촬영검사상 다수의 내부 괴사 소견 보여 림프종을 두 번째로 고려하였다. 영상검사상 기관의 가장 좁은 부위가 직경 8mm로 협착이 심해 급성 기도 폐쇄 가능성 높으며 기관내 삽관 실패시 체외막산소공급이 필요할 수 있어 본원 호흡기내과 외래 진료 후 중환자실로 입원하였으며 이후 이비인후과로 진료 의뢰되었다. 경부 초음파를 통한 총조직검사가 필요하였으나, 지속 및 악화되는 호흡곤란에 대한 치료가 우선으로 생각되어 추후 안정적인 기도확보를 위해 기관절개술을 계획하였다. 수술실에서 마취과 의사에 의한 전신마취하 기관내 삽관이 성공하였으며 이후 기관절개술을 시행하였다. 시행 도중 수술 시야에 갑상선 협부에 위치한 종괴가 확인되어 이를 절제하여 조직검사를 시행하였다(Fig. 2). 절제한 조직은 육안상 경계가 명확하지 않은 흰색의 종물이었으며 단단했다. 이후 기관 내부 관찰시 내강 점막의 비후 소견이 보였으며 종양의 기관 침범이 의심되었다(Fig. 3). 조직검사에서 고배율(400x) 현미경 검사상 비종양성의 반응성 림프구, 조직구, 형질세포가 다수 존재하며 비전형적인 모양을 가지는 Reed-Sternberg 세포가 산발적으로 혼재된 양상이 보였다(Fig. 4). 면역조직화학검사에서 CD20, PAX5, EBER 양성 보이며 CD15에서는 음성 보여 EBV 양성 미만성 큰 B세포 림프종으로 진단되었다(Figs. 5A, 5B, 5C, 5D). 조직검사 결과 확인 후 혈액내과로 전과하여 병기 설정을 위한 전신 검사 시행하였으며 Ann Arbor stage IIE로 진단되어 관해유도 화학요법(R-CHOP chemoimmunotherapy: Rituximab, cyclophosphamide, doxorubicin, vincristine, prednisone)을 6 사이클 계획하였다. 화학요법 1 사이클 시행 후 객담 양 줄지 않고 지속되며 흡인 소견 보여 경부 전산화단층촬영 시행하였으며 화학요법 후 종양의 괴사에 의해 기관식도루가 생긴 것을 확인할 수 있었다(Fig. 6). 연성 내시경 하에서도 같은 병변 확인되었다(Fig. 7). 이에 대해 위루술 시행하였으며 흡인 방지를 위해 기관절개관을 삽입하여 기낭이 누공 아래에 위치하게 하였다. 화학요법 3 사이클을 추가로 시행한 후 반응평가 위해 양전자단층촬영 시행하였으며 Deauville score 3으로 완전관해 판정되었고 기관식도루에 대한 치료를 계획하였다. 전신마취 하에 경부 절개 후 기관과 식도를 박리하였으며, 식도누공은 단순 봉합하였고, 기관누공은 갑상연골막, 흉골설골근 및 흉골갑상근을 이용하여 갑상연골막이 기관 내강으로 향하게 덮어준 후 봉합하였다. 수술 후 한달째 시행한 내시경상 기관의 봉합 부위 안정적인 것 확인되었으며, 식도조영술에서도 누공 확인되지 않아 기관절개루 봉합 후 퇴원하였다(Fig. 8). 이후 관해유도 화학요법 2 사이클을 추가로 시행하였으며, 최종적으로 6 사이클 이후 양전자단층촬영을 통해 재평가하였으며 Deauville score 2로 완전관해 상태가 유지되는 것이 확인되었다. 환자는 외래에서 지속 추적 관찰 중에 있다.

Computed tomographic scan with contrast enhancement shows 7.8x10.0x5.6cm sized heterogeneously enhancing mass with necrosis involving both thyroid glands, trachea, esophagus, left upper mediastinum (A, B).

Histopathologic finding (H&E, x400) shows scattered large atypical Hodgkin/Reed-Sternberg cells in the background of non-neoplastic lymphocytes, plasma cells, and histiocytes.
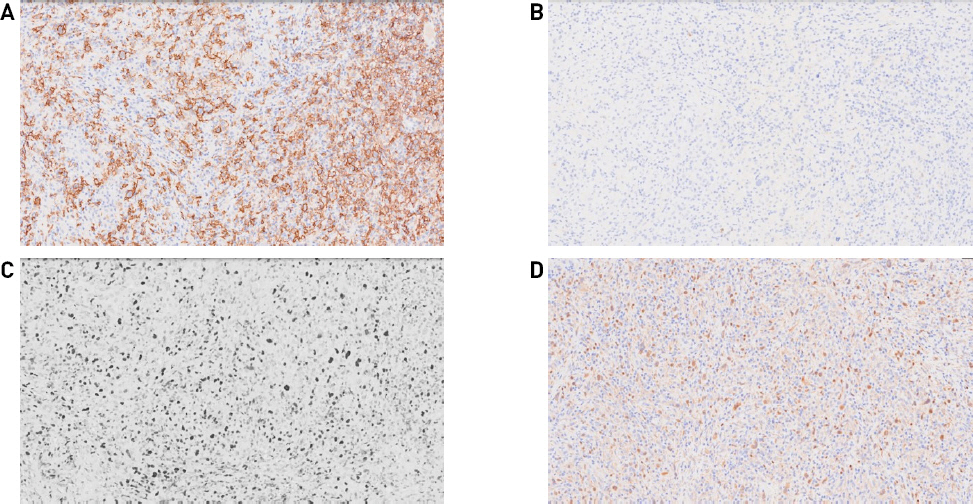
Immunohistochemical staining findings. Diffusely positive immunostaining for CD20 (x200) (A). Negative immunostaining for CD15 (x200) (B). Positive immunostaining for PAX5 (x200) (C). Positive immunostaining for EBER (x200) (D).

Computed tomographic scan with contrast enhancement shows newly developed left tracheoesophageal fistula at clavicle level (arrow).
고찰
EBV 양성 미만성 큰 B세포 림프종은 Oyama Takashi에 의해 2002년도에 처음으로 보고되었으며,9) 환자들 대부분이 고령인 점에서 2006년도 WHO 분류에 EBV-positive diffuse large B cell lymphoma (DLBCL) of the elderly로 소개된 이후 2016년도에 EBV-positive DLBCL, not otherwise specified로 개정되었다.1) EBV 양성 미만성 큰 B세포 림프종 환자들의 분포는 지리적으로 차이가 있으며, 아시아와 남아메리카에서 9.2%로 서양의 4.7%보다 더 높다.2) 이 질환은 기존의 미만성 큰 B세포 림프종과 임상적으로 차이점이 존재한다. 진단 당시 환자의 연령이 많고, 병기가 높으며, 림프절외 침범이 흔하다는 것이다.5) 림프절외 침범은 주로 소화기계, 피부, 폐에 생기며, 갑상선에서 생기는 것은 보고된 바가 적고10) 국내에서는 아직까지 소개된 바가 없다. 갑상선에 생기는 경우, 환자가 호소하는 증상은 경부 종물, 호흡곤란, 통증이 있을 수 있으며 림프종에 의한 발열, 야간 발한, 체중감소와 같은 B증상을 보일 수 있다.5) 또한 빠른 병의 악화가 특징적으로 역형성 갑상선암과의 감별이 필요하다.4,11) 영상학적 차이점은 전산화단층촬영에서 림프절 및 림프절외 병변의 괴사 소견이 흔하다는 것이다.12) 본 증례에서도 종괴에 조영증강이 되지 않는 괴사 소견이 광범위하게 관찰되었다. 최종 진단은 조직검사를 통해 내리게 되며, 조직학적 소견으로는 림프절 및 림프절외 침범의 차이는 없으며, 단형성 또는 다형성의 2가지 경우로 크게 분류할 수 있다. 다형성의 경우가 60-70%로 더 흔하며, 비전형적이고 큰 Reed-Sternberg 세포들이 중성구, 림프구, 호산구들이 존재하는 염증성 배경 속에 흩어져 존재하는 경우이며, 단형성의 경우는 30-40%로, 경도의 염증성 배경에 크고 비전형적인 세포들이 광범위하게 침범된 경우이다.4) 본 증례에서는 염증성 배경 속에 Reed-Sternberg 세포들이 산발적으로 존재하는 다형성 종류임을 확인할 수 있었다. 조직검사로 감별해야할 진단으로는 호지킨 림프종이 있으며 면역조직화학검사를 통해 확인한다. 면역조직화학검사에서는 B세포에 특징적인 CD19, CD20, CD22, PAX5에 양성 소견을 보이며, EBV 감염여부는 EBER의 양성여부로 진단할 수 있다.4) 본 증례에서는 CD20, PAX5에 강한 양성 소견을 보여 호지킨 림프종과 감별할 수 있었고 EBER 양성 확인되어 최종 진단을 내릴 수 있었다. 하지만 아직까지 EBER 양성 판정을 내리는 것에 대해서는 명확하게 정립된 기준은 없다.2) 치료법은 EBV 음성일 경우와 같이 R-CHOP 항암화학요법으로 시행하나, 치료에 대한 반응은 EBV 음성일 경우에서 92.3%에 달하는 것에 반해 양성일 경우에서는 72%로 더 낮으며 생존기간도 짧다고 보고되고 있다.5) 이 외에도 치료에 반응하지 않거나 재발하는 경우, 자가 조혈모세포 이식도 고려해볼 수 있다.4) 고령일 경우 예후가 더 불량하며, 중앙 생존기간이 2년 정도임에 반해, 젊은 환자들은 완전관해율이 80%가 넘는 것으로 알려져 있다.5) 저자들은 국내에서 아직까지 보고된 바가 없는 갑상선에서 발생한 EBV 양성 미만성 큰 B세포 림프종에 대해 경험하였다. 환자분은 고령이었으며, 증상이 생긴지 얼마 되지 않았으나 병기가 상당히 진행된 상태로 내원하였다. 림프종에서 스테로이드가 종양의 크기를 줄이는 항종양효과가 있는 것으로 알려져있으나,13) 본 증례에서는 비록 경구 메틸프레드니솔론 2mg의 저용량이지만 1달간의 치료에도 불구하고 악화되는 호흡곤란 소견을 보였고 림프종보다는 역형성 갑상선암을 더 의심하게 하였다. 또한 항암치료에 반응이 좋았으나 종양 괴사로 인해 기관식도루가 발생하였다. 본 증례와 같이 갑상선을 침범하는 림프종의 경우에는 진단시 기관 침범 여부를 확인하고 추후 항암치료에 따른 종양 괴사로 인한 기관식도루의 발생 가능성을 항상 염두에 두어야 한다는 교훈도 얻을 수 있었다. 이에 본 증례를 통해 임상, 영상 및 병리학적 소견과 더불어 치료 경과를 공유하고자 문헌고찰과 함께 보고하는 바이다.