경부에 발생한 점액성 지방육종 1예
A Case of Myxoid Liposarcoma of Neck
Article information
Abstract
= Abstract =
Liposarcoma is a very rare malignant tumor affecting the head and neck area. Since it is an invasive and life- threatening disease, active treatments is necessary. However, differential it from lipoma, its corresponding benign counterpart, may be difficult. Herein, we report a rare case of posterior neck myxoid liposarcoma in a 72-year-old man who was initially misdiagnosed with lipoma, including a literature review of differential diagnosis between lipoma and liposarcoma.
서론
외래에 내원한 환자가 부드럽게 만져지면서 주변 조직에 고정되어 있지 않고 천천히 자라는 무통성의 경부 종물이 관찰된다면 촉진을 통해 우선 지방종성 종양(lipomatous tumor)을 의심해볼 수 있다. 두경부에서 발생하는 대부분의 지방종성 종양은 양성 종양이며, 그 중 가장 흔한 유형인 지방종(lipoma)은 전체 두경부 종양의 4~5% 정도를 차지하며 후경부에 흔하게 발생한다.1) 악성인 지방육종(liposarcoma)이 두경부 영역에서 발생하는 경우는 매우 드물며, 지방육종은 지방종과는 달리 매우 침습적이며 높은 국소재발율을 보여 적극적인 치료가 필요하다.2) 지방육종은 비특이적인 증상을 보이는데, 천천히 자라는 무통성 종물로 나타나며 발생하는 위치에 따라 연하곤란, 호흡곤란, 이물감 등의 증상을 보일 수도 있다.3) 지방종과 지방육종을 임상적으로 감별하는 것은 쉽지 않기 때문에 영상학적 검사, 조직학적 검사 등을 시행하여 다각적으로 접근해야 한다.4) 저자들은 경부의 지방종으로 진단 받은 환자에서 종물이 1년 뒤에 갑작스레 커지면서 지방육종으로 악성 변화한 증례를 경험하였기에 문헌 고찰과 함께 보고하는 바이다.
증례
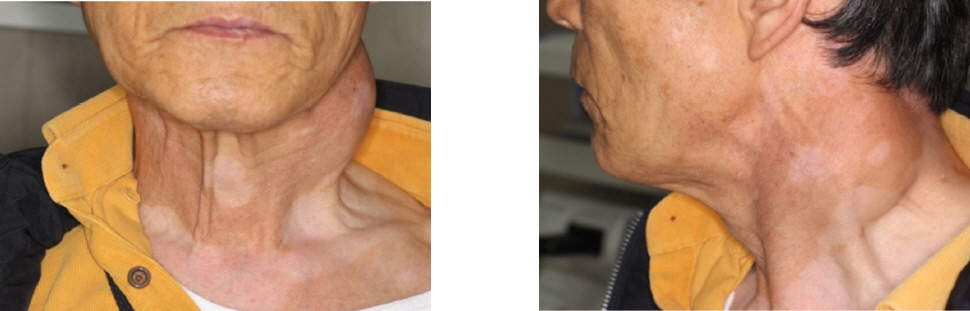
기저질환이 없는 72세 남자 환자가 1달 전부터 커지기 시작한 좌측 경부의 종물을 주소로 내원하였다. 약 1년 전 타 병원에서 상기 종물에 대해 경부 전산화 단층 촬영(Neck CT)을 시행하여 지방종으로 진단 받고 경과 관찰을 하고 있었던 분으로, 이학적 검사상 좌측 경부에 걸쳐 약 7 x 6 cm 크기의 부드러운 종물이 관찰되었으며 압통이나 감각 이상 등의 증상은 없었다(Fig. 1). 초음파 검사 상 균질하지 않은 고에코성의 종물이 관찰되었고 초음파 유도하 세침 흡인 검사 결과는 지방육종으로 보고 되었다(Fig. 2A, Fig. 2B). 지방육종에 대한 평가를 위해서 경부 전산화 단층 촬영(CT), 자기 공명 영상(MRI) 및 양전자 방출 단층 촬영 검사(PET- CT)를 진행하였다. CT에서는 주위 조직과 경계가 분명하게 관찰되는 종물이 구획 II-V에 걸쳐 6.5 x 4.5 x 3.5 cm 크기로 관찰되었다(Fig. 2C). MRI의 T1 강조 영상에서 지방 성분이 포함된 저신호의 종물이 관찰되었고(Fig. 2D), 지방 억제 T1 강조 영상에서는 조영이 증강되는 고형 부분이 저명하게 관찰되었다(Fig. 2E). PET-CT에서는 상기 부위에 FDG(fluorodeoxyglucose)의 대사율 증가 소견이 관찰되었으며, 원격 전이는 관찰되지 않았다(Fig. 2F). 검사 결과를 바탕으로 경부의 지방육종 진단 하에 광범위한 종양 절제 수술을 계획하였다.
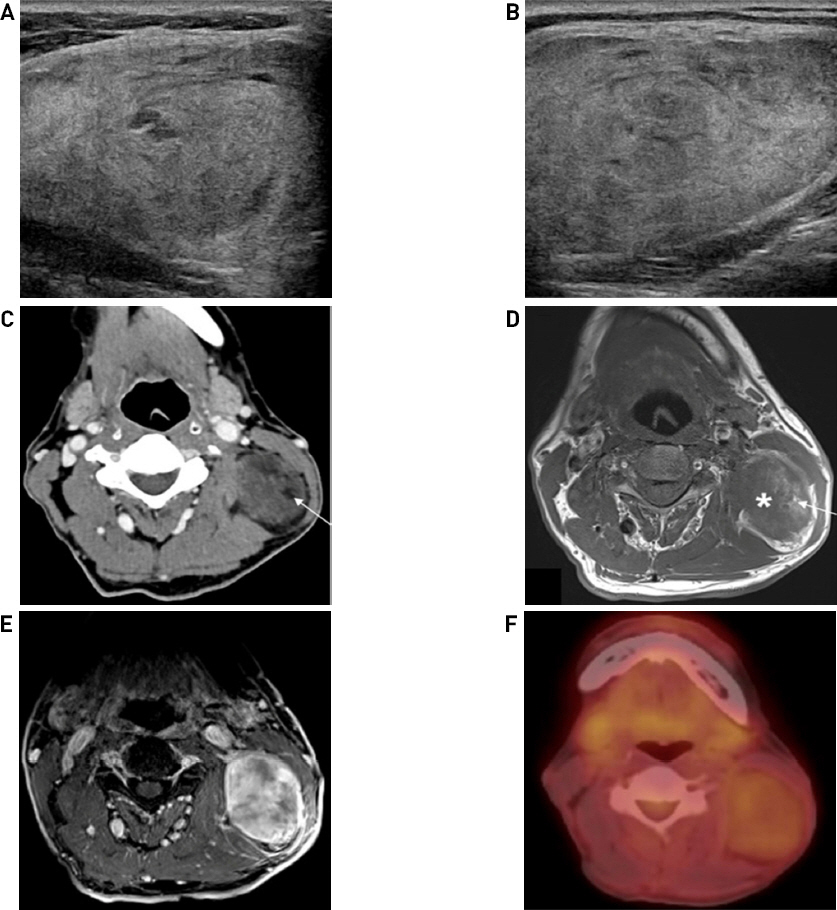
Ultrasonography shows large, ovoid, heterogenous hyperechoic mass (A, B). Contrast enhanced neck CT shows a 6.5 x 4.5 cm sized relatively well-defined, enhanced mass with intralesional fat component in the left neck(arrow) (C). Preoperative MRI (magnetic resonance image). An axial T1-weighted image shows a predominently low signal intensity mass (asterisk) with intralesional fat component and high-signal intensity (arrow) in the left posterolateral neck (D). An axial fat-suppressed contrast-enhanced T1-weighted image shows enhancement of solid portions (E). Subtle FDG uptake was shown at left lateral neck without regional LN or distant metastasis (F).
수술 당시 종물은 흉쇄유돌근, 외경정맥, 대이개신경과 유착이 있어 상기 구조물을 종물과 함께 모두 절제하였으며, 경부 구획 II-V의 주변 림프절도 함께 적출하였다(Fig. 3). 조직 병리 검사 소견 상 광범위한 점액성의 간질(myxoid matrix)이 림프관종성 낭포(lymphangioma- like cyst)와 함께 분포되어 있으면서 타원형의 종양세포(ovoid tumor cell)와 지방아세포(lipoblast)를 관찰할 수 있었고, 최종적으로 점액성 지방육종(myxoid liposarcoma)으로 진단되었다(Fig. 4). 수술 절제연은 음성이었으며, 함께 절제한 림프절에서 종양세포는 관찰되지 않았다. 육종 분류 기준인 French Federation of Cancer Centers Sarcoma Group system (FNCLCC) 상 종양분화도(tumor differentiation)는 점액성으로 score 2, 유사분열도(mitotic count)는 2/10 HPF (high- power field)로 score 1, 종양괴사(tumor necrosis)는 관찰되지 않아 score 0으로, 최종 score 3점으로 FNCLCC grade 1으로 보고 되었다. 환자는 특이 합병증은 없었으나 배액량이 줄지 않아 21일째 배액관 제거 후 22일 째 퇴원하였다. 수술 이외의 추가 치료 없이 수술 후 2년 째까지 재발 소견 없이 외래에서 추적관찰 중이다.

Intraoperative findings and resected specimen. Surgical site after tumor resection and lymph node dissection (A). The gross specimen was 8 x 7 cm sized large mass attaching on the fascia of left paraspinal muscles (B).

Microscopic finding shows extensive myxoid stroma with lymphangioma-like cystic space(upper) and increased cellularity in peripheral area(lower) (H&E, x40, scale bar = 100 µm)(A). Round to ovoid tumor cells are observed in the basophilic vasculature. Occasionally scattered lipoblasts are seen (arrow)(H&E, x200, scale bar = 20 µm)(B). Image shows Ki-67 stained nucleoli analyzed with GenASIs Hipath system (Applied Spectral Imaging, Carlsbad, California, USA) (Immunohistochemisty for Ki-67, x200, scale bar = 20 µm, colored number below shows positivity for Ki-67 staining, blue for negative, yellow for 1+, orange for 2+, red for 3+)(C).
고찰
지방종과 지방육종을 영상학적으로 구별하기 위해서는 세심한 감별이 필요하다. 지방종은 전산화 단층 촬영에서 피막이 잘 형성되어 있으면서 균일한 음영의 낮은 감약 병변(-23 ~ -140 Housefiled unit)을 보이며, 자기 공명 영상에서는 지방과 동일한 신호 강도를 보이면서 가둘리늄 조영제에 의해 조영 증강이 되지 않는다. 반면 지방육종은 전산화 단층 촬영에서 비교적 균일하지 않은 음영을 보이면서 지방 성분과 고형 성분이 혼재된 양상을 보이며, 자기 공명 영상에서는 가돌리늄 조영제에 의한 조영 증강이 비교적 뚜렷하며, 주변조직으로의 침윤이나 결절성 병변이 관찰된다.5-7)
지방종은 성숙한 지방 세포와 혈관으로 이루어져 있으면서 피막이 잘 형성되어 있다. 지방 위축이나 괴사로 인해 대식 세포가 관찰될 수 있고, 대식 세포가 관찰되지 않는 경우에는 지방육종을 의심할 수 있다.8) 지방육종은 WHO 분류 상 병리조직학적으로 호분화성(well-differentiated), 점액성(myxoid), 미분화성(dediffrentiated), 다형성(pleomorphic)의 4 가지 아형으로 분류된다. 조직학적 형태와 더불어 면역 화학 염색 또는 FISH(Fluorescent In Situ Hybridization)를 이용하면 진단의 정확성을 높일 수 있다.2) 호분화성 지방육종은 두경부 지방육종의 30~40%를 차지하고 조직학적으로 다양한 크기와 이형성을 보이는 지방 세포와 지방아세포가 관찰된다. 미분화 지방육종는 조직학적으로 악성도가 높은 다형성 육종의 형태로 관찰된다. 면역화학염색 또는 FISH 상에서 호분화성과 미분화 지방육종은 12번 염색체12q13-15에서 MDM 2, CDK4, HMGA2 gene의 증폭이 관찰된다.2,8) 점액성 지방육종은 두경부 지방육종 중 가장 흔한 아형으로 45~55%를 차지한다. 조직학적으로 방추형 또는 타원형의 세포가 점액성의 간질(myxoid matrix)에 분포하며 다공포성(multivacuolated)의 지방아세포도 관찰된다. 점액성 지방육종의 분자적 특성은 다른 아형에 비해 간단한 편이며 CHOP 유전자의 변이(CHOP gene fusion)가 95% 이상에서 나타난다. 다형성 지방육종은 진단에 도움이 되는 분자적 표지자가 없어 순수하게 형태학적으로 진단을 할 수 있다.2) 이외에도 호분화성 또는 점액성 지방육종에서는 S-100 표지자가 양성으로 나타나 아형의 감별에 도움을 줄 수 있다.9)
연조직 육종의 분류 체계로 흔히 사용되는 FNCLCC에 따르면 연조직 육종의 5년 생존율은 grade 1은 91%, grade 2는 71%, grade 3는 43%로 알려져 있고, 호분화성과 점액성 지방육종이 다른 아형에 비해 예후가 좋으며 높은 질병 특이 생존율과 전체 생존율을 보인다.10) 반면, 미분화성 지방육종은 원격전이율이 높고 방사선치료에 반응이 좋지 않아 예후가 좋지 않다. 다형성 지방육종은 가장 예후가 좋지 않은데 원격전이가 30~50%에서 관찰되며, 질병 사망률은 50%에 이른다.2) 최근에는 FNCLC에서 유사분열도에 해당하는 항목을 Ki-67 labelling index로 대체한 분류 방법이 연조직육종의 예후를 잘 반영한다는 보고들이 있다.11) Ki-67 grade는 면역 염색을 통해 Ki-67 에 양성을 보이는 세포의 비율, 종양 분화도, 종양 괴사에 대해서 0~3점의 점수를 매기고 합산하여 3 등급으로 나눈다. 본 환자의 경우 Ki-67 labelling index 15.1로 score 2, 종양 분화도 score 2, 종양 괴사 score 0으로 총 4점으로 Ki-67 grade 2에 해당한다. Ki-67 grade에 따른 생존율은 grade 2와 grade 3의 5년 생존율이 각각 91.8%, 73.5%로 보고 되었으며, 이를 바탕으로 본 환자는 좋은 예후를 예측할 수 있었다.11)
지방육종의 표준 치료는 종양의 완전한 수술적 적출이다. 종양의 불완전한 적출은 국소 재발을 일으킬 가능성이 있기 때문에 가능한 광범위한 절제가 필요하다.12) 방사선 단독 치료의 경우는 수술만 시행하거나 수술 후 방사선치료를 시행한 경우에 비해 현저히 낮은 5년 생존율을 보이며, 항암치료에 대해서는 아직까지 효과를 입증할만한 연구가 보고되지 않았다.13) 국소 침범, 양성 절제연, 높은 조직학적 분화도, 완전한 적출이 어려운 경우에는 재발 위험을 낮추기 위해 추가 방사선치료를 고려해야 한다.13) 본 증례의 경우 주변 구조물을 포함한 광범위한 절제와 경부 림프절 절제술로 충분한 절제연을 확보할 수 있었다. 최종 병리조직검사에서 점액성 유형으로 확인되었으며, FNCLCC grade 1, Ki-67 grade 2로 좋은 예후를 예측할 수 있었다. 상기 소견을 종합하여 수술 후 방사선치료는 시행하지 않기로 결정하였다.
지방육종은 지방종의 악성 변화(maliganant transformation)로 발생하기 보다는 직접 발생(de novo) 하는 것으로 알려져 있다.13,14) 그러나 최근 보고들에 따르면 형태학적으로는 양성으로 보이는 지방종성 종양에서도 침습과 전이에 관련된 유전자의 변이가 내재된 경우 지방종이 지방육종으로 변화(transformation)할 가능성이 많다고 한다.15) 본 환자의 경우, 본원을 내원하기 1년 전 지방종으로 진단될 당시 촬영한 경부 전산화 단층 촬영에서 지방육종을 의심할 만한 단서를 놓쳤는지, 1년 사이에 지방종이 악성 변화를 하였는지 확인할 수는 없지만, 결과적으로 적극적인 검사와 치료를 하지 않았다는 점에서 아쉬움이 남는다. 특이 증상이 동반되지 않은 지방종의 경우 고령의 환자에서는 수술 보다는 경과 관찰을 하거나 지방 흡입 등의 비침습적인 치료를 시도하는 경우가 있다. 진단 당시에 지방종과 지방육종을 감별하는 것도 중요하지만, 지방종이 오랜 시간이 지나면 드물게 지방육종으로 변화할 수도 있다는 가능성을 인지하는 것도 중요하다. 상기 증례를 통해 재발성 지방종이나 크기가 크고 오래 지속되는 지방종의 경우에는 환자에게 악성 변화에 대한 가능성을 설명한 후 적극적인 진단과 치료를 시도하는 것이 환자의 예후에 도움이 될 것으로 생각한다.