|
 |
- Search
| Korean J Head Neck Oncol > Volume 35(2); 2019 > Article |
|
Abstract
Primary cutaneous anaplastic large cell lymphoma (C-ALCL) is rare among skin malignancies. C-ALCL usually manifests as reddish or violet nodules. Surgical excision or radiation therapy is generally considered as first-line therapy, but a clinically aggressive disease may require multiagent chemotherapy. Establishing a proper diagnosis of C-ALCL is challenging but should be made to avoid inappropriate treatment and its consequences. The authors report a case of medically resolved C-ALCL in an 81-year-old man presented with well-defined nodular lesions on the forehead.
Ēö╝ļČĆļ│æļ│ĆņØä Ļ▓Ćņ¦äĒĢśļŖö ņØśņé¼ļŖö ņ¢ĖņĀ£ļōĀ ĒؼĻĘĆ Ēö╝ļČĆņĢöņØä ļ¦łņŻ╝ĒĢĀ ņłś ņ׳ļŗż. ņøÉļ░£ņä▒ Ēö╝ļČĆ ņŚŁĒśĢņä▒ ļīĆņäĖĒż ļ”╝Ēöäņóģ(Primary cutaneous anaplastic large cell lymphoma, C-ALCL)ņØĆ ĒؼĻĘĆ Ēö╝ļČĆņĢö ņżæ ĒĢśļéśļĪ£, Ēü¼ĻĖ░Ļ░Ć Ēü░ CD30 ņ¢æņä▒ ļ╣äņĀĢĒśĢ ļ”╝ĒöäĻĄ¼ņØś ņ╣©ņ£ż ņåīĻ▓¼ņØ┤ ĒŖ╣ņ¦ĢņĀüņØĖ ņøÉļ░£ņä▒ Ēö╝ļČĆ CD30 ņ¢æņä▒ ļ”╝ĒöäĻĄ¼ņ”ØņŗØ ņ¦łĒÖś(Primary cutaneous CD30+ lymphoproliferative disorders, LPDs)ņŚÉ ņåŹĒĢ£ļŗż. C-ALCLņØĆ ņØ╝ļ░śņĀüņ£╝ļĪ£ ņä▒ņØĖņŚÉņä£ ļ░£ņāØĒĢśļ®░, ņĀüņāēņŚÉņä£ Ļ░łņāēņØś ļ¼┤ņ”Øņāü ĒīÉ, Ļ▓░ņĀł ļśÉļŖö ņóģņ¢æņ£╝ļĪ£ ļéśĒāĆļé£ļŗż[1]. ņ╣śļŻīļŖö ļ│æļ│ĆņØś Ēü¼ĻĖ░ņÖĆ ņ╣©ļ▓ö ņĀĢļÅäņŚÉ ļö░ļØ╝ ļŗ¼ļØ╝ņ¦äļŗż. ļīĆļČĆļČä ņÖĖĻ│╝ņĀü ņĀłņĀ£ļéś ļ░®ņé¼ņäĀ ņ╣śļŻīļź╝ ņØ╝ņ░©ņĀüņ£╝ļĪ£ Ļ│ĀļĀżĒĢśļéś, ņ×äņāüņĀü Ļ│Āņ£äĒŚśĻĄ░ņŚÉņä£ļŖö ņĀĆņÜ®ļ¤ēņØś Methotrexate ļśÉļŖö ļ│ĄĒĢ®ĒĢŁņĢöĒÖöĒĢÖņÜöļ▓ĢņØä ņé¼ņÜ®ĒĢ£ļŗż[1]. ņśłĒøäļŖö ņ¢æĒśĖĒĢśņŚ¼ ĻĄŁņåī ļ”╝ĒöäņĀł ņ╣©ļ▓ö ņŚ¼ļČĆņÖĆ Ļ┤ĆĻ│äņŚåņØ┤ 5ļģä ņāØņĪ┤ņ£©ņØ┤ ņĢĮ 95% ļé┤ņÖĖļĪ£ ļåÆļŗż[2].
ļ│Ė ņĀĆņ×ÉļōżņØĆ ņä£ņä£Ē׳ ņ¦äĒ¢ēĒĢśļŖö ļ¼┤ņ”ØņāüņØś ļŗżļ░£ņä▒ Ļ▓░ņĀłļĪ£ ļé┤ņøÉĒĢśņŚ¼ C-ALCLļĪ£ ņ¦äļŗ©ļÉ£ ĒÖśņ×Éļź╝ Ļ▓ĮĒŚśĒ¢łĻ│Ā, ņØ┤ņŚÉ ļīĆĒĢ┤ ņłśņłĀ ņŚåņØ┤ ĒĢŁņĢöņÜöļ▓Ģļ¦īņØä ĒåĄĒĢ┤ ņ╣śļŻīļÉ£ ņ”ØļĪĆļź╝ ļ¼ĖĒŚī Ļ│Āņ░░Ļ│╝ ĒĢ©Ļ╗ś ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
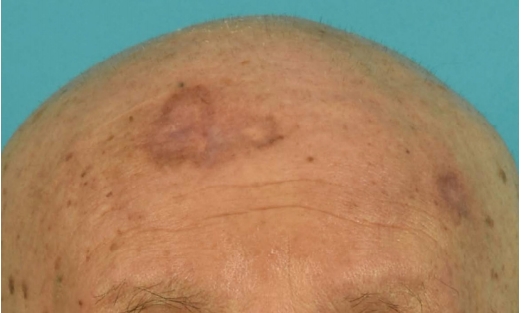
81ņäĖ ļé©ņ×ÉĻ░Ć ņØ┤ļ¦łņŚÉ ļ░£ņāØĒĢ£ Ļ▓░ņĀł ļæÉ Ļ░£ļź╝ ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ņØ┤ļ¦ł ņÜ░ņĖĪņŚÉ ņ£äņ╣śĒ¢łļŹś Ļ▓ĮĻ│äĻ░Ć ļČäļ¬ģĒĢ£ 40├Ś23mm Ēü¼ĻĖ░ņØś ļČēņØĆ ņāē Ļ▓░ņĀłņØĆ ĒĢ£ ļŗ¼ ņĀäļČĆĒä░ ļ░£ņāØĒĢśņŚ¼ ņä£ņä£Ē׳ ņ╗żņĪīļŗż(Fig. 1). ņØ┤ļ¦ł ņóīņĖĪĻ│╝ ņóīņĖĪ ņĢ×ĒīöņŚÉ ņ£äņ╣śĒ¢łļŹś Ļ▓ĮĻ│äĻ░Ć ļČäļ¬ģĒĢ£ 12├Ś8mm, 14├Ś11mm Ēü¼ĻĖ░ņØś ļČēņØĆ ņāē Ļ▓░ņĀłņØĆ ņ▓½ Ļ▓░ņĀłņØ┤ ņāØĻĖ░Ļ│Ā ļé£ ņØ┤Ēøä ļ░£ņāØĒ¢łļŗż. ļ¬©ļōĀ Ļ▓░ņĀłņØĆ ĒåĄņ”Ø, ņĢĢĒåĄ, ņé╝ņČ£ļ¼╝ ļō▒ ļÅÖļ░śņ”ØņāüņØ┤ ņŚåņŚłņ£╝ļ®░, ļ░£ņŚ┤, ņĢ╝Ļ░ä ļ░£ĒĢ£, ņ▓┤ņżæĻ░Éņåī ļō▒ ļŗżļźĖ ĒŖ╣ņØ┤ĒĢĀ ļ¦īĒĢ£ ņĀäņŗĀ ņ”Øņāü ļśÉĒĢ£ ņŚåņŚłļŗż. Ļ░ä ļ╣äļīĆņÖĆ ļ╣äņן ļ╣äļīĆļÅä ņŚåņŚłļŗż. ļŗżļźĖ ņĀäņŗĀņ¦łĒÖśņØś Ļ│╝Ļ▒░ļĀź Ēś╣ņØĆ ĒŖ╣ņØ┤ Ļ░ĆņĪ▒ļĀźņØĆ ņŚåņŚłļŗż. ņĀ¢ņé░ĒāłņłśĒÜ©ņåī(Lactate dehydrogenase, LDH)ļź╝ ĒżĒĢ©ĒĢ£ ĻĖ░ņ┤łļīĆņé¼Ļ▓Ćņé¼ņÖĆ ņØ╝ļ░śĒśłņĢĪĻ▓Ćņé¼ņŚÉņä£ ļ¬©ļōĀ ĒĢŁļ¬®ņØ┤ ņĀĢņāü ņ░ĖĻ│Āņ╣śņŚÉ ņåŹĒ¢łļŗż.
ņ¦äļŗ©ņØä ņ£äĒĢ┤ ĒÄĆņ╣ś ņāØĻ▓Ć Ēøä ļ®┤ņŚŁņĪ░ņ¦üĒÖöĒĢÖņŚ╝ņāēņØä ĒżĒĢ©ĒĢ£ ļ│æļ”¼Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒ¢łļŗż. CD30 ņ¢æņä▒ņ£╝ļĪ£ Ēö╝ļČĆļ”╝ĒöäņóģņØ╝ Ļ░ĆļŖźņä▒ņØä ĒÖĢņØĖĒĢśņśĆĻ│Ā, CD3 ņ¢æņä▒ņ£╝ļĪ£ TņäĖĒż Ļ│äņŚ┤ņ×äņØä ĒÖĢņØĖĒĢśņśĆļŗż. CD4, CD8, CD20, ALK ņŚ╝ņāēņØĆ ņØīņä▒ņØ┤ņŚłļŗż(Fig. 2). ļ®┤ņŚŁņĪ░ņ¦üĒÖöĒĢÖņŚ╝ņāē Ļ▓░Ļ│╝ļź╝ ļ░öĒāĢņ£╝ļĪ£ ļ│æļ│ĆņØä C-ALCLļĪ£ ņ¦äļŗ©ĒĢĀ ņłś ņ׳ņŚłļŗż. ņĀäņŗĀ ņ¢æņĀäņ×É ļ░®ņČ£ ļŗ©ņĖĄ ņ┤¼ņśü(Positron emission tomography, PET)Ļ│╝ Ļ▓ĮĒØēļČĆ ņĀäņé░ĒÖö ļŗ©ņĖĄ ņ┤¼ņśü(Computed tomography, CT)ņŚÉņä£ ļ”╝ĒöäņĀł ņ╣©ļ▓ö ļ░Å ņĀäņØ┤ņØś ņ”ØĻ▒░ļŖö ņŚåņŚłļŗż(Fig. 3, Fig. 4). ļö░ļØ╝ņä£, ļ│Ė ņ”ØļĪĆņØś ņ×äņāüļ│æĻĖ░ļŖö T3N0M0B0ļĪ£ Stage IIBņśĆļŗż.
ļ│Ė ņ”ØļĪĆļŖö ņØ┤ļ¦łņÖĆ ņĢ×ĒīöņŚÉ ļČäĒżĒĢśļŖö C-ALCLļĪ£ Ēö╝ļČĆņŚÉ ĻĄŁĒĢ£ļÉśņŚłņ£╝ļéś ņŚ¼ļ¤¼ Ļ││ņŚÉ ļŗżļ░£ņä▒ņ£╝ļĪ£ ļ░£ņāØĒ¢łĻĖ░ ļĢīļ¼ĖņŚÉ Cyclophosphamide, Adriamycin, Vincristine, Prednisolone (CHOP) ļ│ĄĒĢ®ĒĢŁņĢöĒÖöĒĢÖņÜöļ▓ĢņØä ņŗ£Ē¢ēĒ¢łļŗż. 3ņŻ╝ Ļ░äĻ▓® ņ┤Ø 6ĒÜīņØś ļ│ĄĒĢ®ĒĢŁņĢöĒÖöĒĢÖņÜöļ▓ĢņØ┤ Ļ│äĒÜŹļÉśņŚłņ£╝ļ®░, ļ¦ż ĒÜī ņ▓┤Ēæ£ļ®┤ņĀü 1m2ļŗ╣ Cyclophosphamide 750mg, Adriamycin 50mg, Vincristine 1.4mgņØä Ēł¼ņŚ¼Ē¢łļŗż. PrednisoloneņØĆ ņ┤Ø 100mgņØä ĒĢśļŻ© 3ĒÜīļĪ£ ļéśļłĀ 5ņØ╝Ļ░ä ļ│ĄņÜ®Ē¢łļŗż. ĒÖśņ×ÉļŖö ņ╣śļŻīļź╝ ņל Ļ▓¼ļÄīļāłņ£╝ļ®░, ņ╣śļŻī ņżæ ņ£ĀņØśĒĢ£ ļČĆņ×æņÜ®ņØĆ ņŚåņŚłļŗż. ĒĢŁņĢöņÜöļ▓Ģ ņÖäļŻī Ēøä 6Ļ░£ņøö ļÆż ļ│æļ│ĆņØĆ Ļ░Ćņןņ×Éļ”¼ņØś Ļ░łņāē Ļ│╝ņāēņåīņä▒ ļ░śņØä ļé©ĻĖ░Ļ│Ā ņÖäņĀä Ļ┤ĆĒĢ┤ļÉśņŚłļŗż(Fig. 5). ņŻ╝ĻĖ░ņĀüņØĖ ņÖĖļל ļ░®ļ¼ĖņØä ĒåĄĒĢ┤ Ļ│äņåŹņĀüņØĖ ņČöņĀü Ļ┤Ćņ░░ņØ┤ ņśłņĀĢļÉśņ¢┤ ņ׳ļŗż.
ņøÉļ░£ņä▒ Ēö╝ļČĆ ļ”╝Ēöäņóģ(Primary cutaneous lymphoma)ņØĆ ņäĖĒż ņ£ĀļלņŚÉ ļö░ļØ╝ ņäĖ ņóģļźśļĪ£ ļéśļē£ļŗż. Ēö╝ļČĆ TņäĖĒż ļ”╝Ēöäņóģ(Cutaneous T-cell lymphoma, CTCL)ņØĆ ĻĘĖ ņżæ ĒĢśļéśļĪ£ ņøÉļ░£ņä▒ Ēö╝ļČĆ ļ”╝Ēöäņóģ ņżæ Ļ░Ćņן ĒØöĒĢśļ®░, ļ»ĖĻĄŁ ĒåĄĻ│äņŚÉ ļö░ļź┤ļ®┤ ļ░▒ļ¦īļ¬ģļŗ╣ 8.5ļ¬ģņØś ļ░£ņāØļźĀņØä ļ│┤ņØĖļŗż[3]. CTCLņØĆ C-ALCLņØä ĒżĒĢ©ĒĢśļ®░, ĻĘĖ ņÖĖņŚÉļÅä ĻĘĀņāüņŗØņ£Īņóģ(Mycosis fungoides, MF), ņäĖņ×Éļ”¼ ņ”ØĒøäĻĄ░(S├®zary syndrome), ļ”╝Ēöäņóģļ¬©ņ¢æ ĻĄ¼ņ¦äņ”Ø(Lymphomatoid papilosis, LyP) ļō▒ņØś ļŗżņ¢æĒĢ£ ņ¦łĒÖśņØä ĒżĒĢ©ĒĢ£ļŗż[1].
ņøÉļ░£ņä▒ Ēö╝ļČĆ CD30 ņ¢æņä▒ ļ”╝ĒöäĻĄ¼ņ”ØņŗØ ņ¦łĒÖś(LPDs)ņØĆ WHO/EORTC ļČäļźśņāü C-ALCL, LyPņØä ĒżĒĢ©ĒĢśļ®░, CTCL ņżæ ļæÉ ļ▓łņ¦ĖļĪ£ ĒØöĒĢ£ ņ¦łĒÖśņØ┤ļŗż[2]. ļ»ĖĻĄŁ ĒåĄĻ│äņŚÉ ļö░ļź┤ļ®┤ ņĀäņ▓┤ ņøÉļ░£ņä▒ Ēö╝ļČĆ ļ”╝Ēöäņóģ ņżæ LPDs ļ╣äņ£©ņØĆ 20%ņØ┤ļ®░, ļīĆĒĢ£ļ»╝ĻĄŁ ĒåĄĻ│äņŚÉņä£ ņé░ņČ£ļÉ£ 20.7%ņÖĆ Ļ▒░ņØś ņ£Āņé¼ĒĢśļŗż[4]. C -ALCLĻ│╝ LyPļŖö ņ£ĀņĀäĒśĢ, Ēæ£ĒśäĒśĢ, ņĪ░ņ¦üļ│æļ”¼ĒĢÖņĀü ĒŖ╣ņ¦ĢņØ┤ Ļ▓╣ņ╣śĻĖ░ ļĢīļ¼ĖņŚÉ ņ×äņāüņ¢æņāüņØä ĒåĀļīĆļĪ£ Ļ░Éļ│äĒĢśĻ▓ī ļÉ£ļŗż[5].
C-ALCLņØĆ ņŻ╝ļĪ£ ņĀüņāēņŚÉņä£ Ļ░łņāēņØś ļ¼┤ņ”Øņāü ĒīÉ, Ļ▓░ņĀł ļśÉļŖö ņóģņ¢æņ£╝ļĪ£ ļéśĒāĆļéśļ®░, ĒØöĒ׳ ĻČżņ¢æņØä ļÅÖļ░śĒĢ£ļŗż[6]. ņĢĮ 80%ņŚÉņä£ ļŗ©ņØ╝ Ēö╝ļČĆļ│æļ│ĆņØä ļ│┤ņØ┤ļéś, ļŗżļ░£ņä▒ Ēö╝ļČĆļ│æļ│Ćņ£╝ļĪ£ ļéśĒāĆļéśļŖö Ļ▓ĮņÜ░ļÅä ņĢĮ 20%ļĪ£ ņĀüņ¦Ć ņĢŖļŗż[1]. ļŗżļ░£ņä▒ ļ│æļ│ĆņØĆ ļīĆĻ░£ ĒĢ£ Ļ││ņŚÉ ļ¬©ņŚ¼ ņ׳ņ£╝ļ®░, ļō£ļ¼╝Ļ▓ī ņŚ¼ļ¤¼ ļČĆņ£äņŚÉņä£ ļéśĒāĆļé£ļŗż. ļīĆļČĆļČä ĻĄŁņåī Ēö╝ļČĆ ļČĆņ£ä ņ╣©ļ▓öņ£╝ļĪ£ ļ░£Ļ▓¼ļÉśņ¦Ćļ¦ī ņĢĮ 10-15%ņŚÉņä£ Ēö╝ļČĆ ņÖĖ ņ╣©ļ▓öņØä ļ│┤ņØ┤ļ®░ ņØ┤ Ļ▓ĮņÜ░ ĻĄŁņåī ļ”╝ĒöäņĀł ņ╣©ļ▓öņØ┤ Ļ░Ćņן ĒØöĒĢ£ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[2]. C -ALCLņØĆ ņ▓Łņåīļģä ņØ┤ĒĢśņŚÉņä£ ļō£ļ¼╝Ļ▓ī ļ░£ņāØĒĢśļ®░, ļ░£ļ│æ ņŚ░ļĀ╣ņØś ņżæņĢÖĻ░ÆņØĆ ļ»ĖĻĄŁĻ│╝ ļīĆĒĢ£ļ»╝ĻĄŁņŚÉņä£ Ļ░üĻ░ü 60ņäĖ, 47ņäĖļŗż[4,7].
ņĪ░ņ¦üĒĢÖņĀüņ£╝ļĪ£ļŖö ĒśĖņé░ņä▒ ĒĢĄņåīņ▓┤, ļæźĻĖĆĻ▒░ļéś ļČłĻĘ£ņ╣ÖĒĢ£ ļ¬©ņ¢æņØś ņäĖĒżĒĢĄĻ│╝ ĒÆŹļČĆĒĢ£ ņäĖĒżņ¦łņØä ņ¦Ćļŗī ļ”╝ĒöäĻĄ¼Ļ░Ć ņ¦äĒö╝ņĖĄņŚÉ ļ»Ėļ¦īņä▒ņ£╝ļĪ£ ņ╣©ņ£żļÉ£ ļ¬©ņŖĄņØä ļ│┤ņØĖļŗż. ļśÉĒĢ£, ņóģņ¢æņäĖĒżņØś 75% ņØ┤ņāüņŚÉņä£ CD30 ņ¢æņä▒ņØ┤ņ¢┤ņĢ╝ C-ALCLļĪ£ ņ¦äļŗ©ļÉĀ ņłś ņ׳ļŗż[6].
C-ALCLņØś ņ╣śļŻī ļ░®ļ▓ĢņØĆ ļ│æļ│ĆņØś Ēü¼ĻĖ░ņÖĆ ņ╣©ļ▓ö ņĀĢļÅäņŚÉ ļö░ļØ╝ Ļ▓░ņĀĢļÉ£ļŗż. ļ│ĄĒĢ®ĒĢŁņĢöĒÖöĒĢÖņÜöļ▓ĢņØĆ ļŗ©ņØ╝ Ēö╝ļČĆļ│æļ│Ć Ēś╣ņØĆ ĻĄ░ņ¦æņä▒ Ēö╝ļČĆļ│æļ│ĆņØś Ļ▓ĮņÜ░ ņÖĖĻ│╝ņĀü ņĀłņĀ£ļéś ļ░®ņé¼ņäĀ ņ╣śļŻīņŚÉ ļ╣äĒĢ┤ ļČĆņ×æņÜ®ņØ┤ ļ¦ÄĻ│Ā ĒÜ©Ļ│╝Ļ░Ć ļé«ņĢä ņÜ░ņäĀņĀüņ£╝ļĪ£ Ļ│ĀļĀżĒĢśņ¦Ć ņĢŖļŖöļŗż. Ēö╝ļČĆļ│æļ│ĆņØś ņ×¼ļ░£ņØĆ ĒØöĒĢśļéś, ļéśņü£ ņśłĒøäņÖĆ Ļ┤ĆļĀ© ņŚåņ£╝ļ®░ ņØ┤ņĀä ņ╣śļŻīļź╝ ļÅÖņØ╝ĒĢśĻ▓ī ņŗ£ļÅäĒĢĀ ņłś ņ׳ļŗż[5]. ĻĄ░ņ¦æņä▒ ļ░Å ļŗżļ░£ņä▒ Ēö╝ļČĆļ│æļ│ĆņŚÉņä£ ņĀĆņÜ®ļ¤ē MTX Ēł¼ņŚ¼Ļ░Ć ĒÜ©Ļ│╝ņĀüņØ┤ļØ╝ļŖö ļ│┤Ļ│ĀĻ░Ć ņ׳ņ£╝ļéś[8], ņ×äņāüņŗ£ĒŚśņ£╝ļĪ£ ņ”Øļ¬ģļÉ£ Ļ▓āņØĆ ņĢäļŗłļŗż. ļ│Ė ņ”ØļĪĆņÖĆ Ļ░ÖņØ┤ Ēö╝ļČĆļ│æļ│ĆņØ┤ ņĀäņŗĀņ£╝ļĪ£ ņ╣©ļ▓öĒĢ£ Ļ▓ĮņÜ░ ļ│ĄĒĢ® ĒĢŁņĢöĒÖöĒĢÖņÜöļ▓ĢņØä Ļ│ĀļĀżĒĢśļ®░, ĒŖ╣Ē׳ Ēö╝ļČĆ ņÖĖ ņĀäĒīīĻ░Ć ņ׳ņ£╝ļ®┤ ļ¼┤ņĪ░Ļ▒┤ņĀüņ£╝ļĪ£ ņĀüņÜ®ĒĢ£ļŗż[6].
C-ALCLņØĆ ļŗżļźĖ ņøÉļ░£ņä▒ Ēö╝ļČĆ ļ”╝ĒöäņóģņŚÉ ļ╣äĒĢ┤ ņśłĒøäĻ░Ć ņ¢æĒśĖĒĢśļŗż. ĻĄŁņåī ļ”╝ĒöäņĀł ņ╣©ļ▓ö ņŚ¼ļČĆņÖĆ Ļ┤ĆĻ│äņŚåņØ┤ 5ļģä ņāØņĪ┤ņ£©ņØ┤ ņĢĮ 95% ļé┤ņÖĖļĪ£ ļåÆļŗż[2]. 44%ņØś ĒÖśņ×ÉņŚÉņä£ ņ╣śļŻī ņŚåņØ┤ ņÖäņĀäĻ┤ĆĒĢ┤ Ēś╣ņØĆ ļČĆļČäĻ┤ĆĒĢ┤ ļÉśņŚłļŗżļŖö ļ│┤Ļ│ĀļÅä ņ׳ļŗż[1]. ĒĢ£ĒÄĖ, Ēö╝ļČĆļ│æļ│ĆņØś ņ×¼ļ░£ņØ┤ ĒØöĒĢśļ»ĆļĪ£, ņČ®ļČäĒĢ£ Ļ▓ĮĻ│╝Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢśļŗż. ļ│Ė ņ”ØļĪĆļŖö ņÖäņĀä Ļ┤ĆĒĢ┤ ļÉśņŚłļŗżĻ│Ā ĒĢśļéś, ņČöņĀü Ļ┤Ćņ░░ĻĖ░Ļ░äņØ┤ 6Ļ░£ņøöļĪ£ ņ¦¦ĻĖ░ ļĢīļ¼ĖņŚÉ ņČöĻ░ĆņĀüņØĖ Ļ▓ĮĻ│╝Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢĀ Ļ▓āņØ┤ļŗż.
ļ│Ė ņĀĆņ×ÉļōżņØĆ ņä£ņä£Ē׳ ņ¦äĒ¢ēĒĢśļŖö ļ¼┤ņ”ØņāüņØś ļŗżļ░£ņä▒ Ļ▓░ņĀłļĪ£ ļé┤ņøÉĒĢśņŚ¼ C-ALCLļĪ£ ņ¦äļŗ©ĒĢ£ Ēøä ļ│ĄĒĢ®ĒĢŁņĢöĒÖöĒĢÖņÜöļ▓Ģļ¦īņ£╝ļĪ£ ņÖäņĀäĻ┤ĆĒĢ┤ļÉ£ ĒÖśņ×ÉņØś ņé¼ļĪĆļź╝ Ļ│Ąņ£ĀĒ¢łļŗż. ĒØöĒĢśņ¦Ć ņĢŖņØĆ ņ¦łĒÖśņØĖļ¦īĒü╝ ņØ╝ļ░śņĀüņØĖ ņāüĒÖ®ņŚÉņä£ C-ALCLņØä ņØśņŗ¼ĒĢśĻĖ┤ ņ¢┤ļĀĄņ¦Ćļ¦ī, ņלļ¬╗ļÉ£ ņØśņŗ¼ņŚÉ ļö░ļźĖ ļČĆņĀüņĀłĒĢ£ ņ╣śļŻīļź╝ Ēö╝ĒĢśĻĖ░ ņ£äĒĢ┤ņä£, ļŗżļ░£ņä▒ Ēö╝ļČĆļ│æļ│ĆņØä Ļ░Éļ│äĒĢĀ ļĢī C-ALCL ļ░Å ņøÉļ░£ņä▒ Ēö╝ļČĆ ļ”╝ĒöäņóģņØä Ļ░Éļ│äņ¦äļŗ©ņŚÉ Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
Fig.┬Ā1.
Preoperative photos. A: A facial photo on the first visit to the hospital. A 40├Ś23mm-sized brownish red nodule with an irregular shape was at the left paramedian area of the forehead. The photo also shows A 12├Ś8mm-sized red nodule at the left temporal area of the forehead. B: A photo of the left forearm at the first visit to the hospital. Black triangles point the area at which a 14├Ś11mm-sized nodule presented. (The consent to use the clinical photographs in this article obtained.)
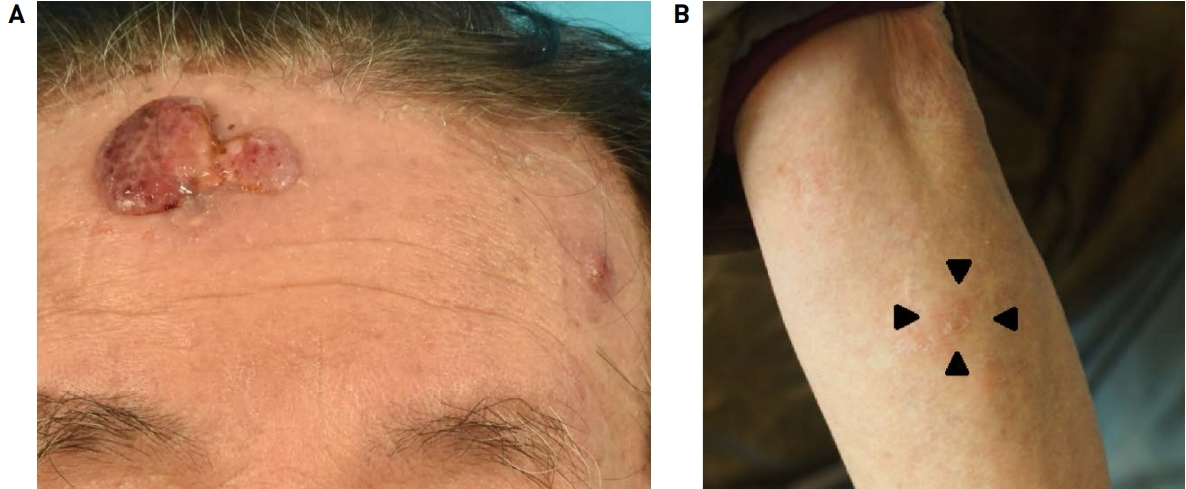
Fig.┬Ā2.
Histopathologic findings of the punch biopsy. A: Microscopic view (H&E staining, ├Ś200), B: The immunohistochemical stain by CD3 (├Ś400), C: The immunohistochemical stain by ALK (├Ś200), On the immunohistochemistry, the tumor cells are positive for CD3 but negative for ALK.
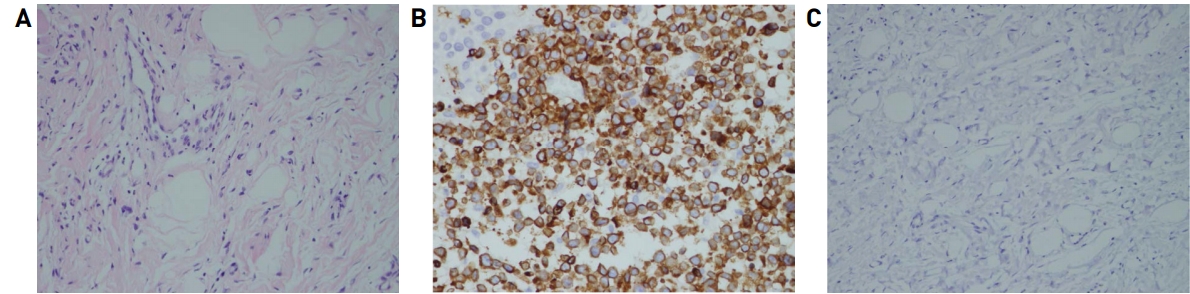
Fig.┬Ā3.
The whole-body positron emission tomography shows hypermetabolic lesions at the forehead and the left forearm, which were the same locations as the existing nodules. Otherwise, no abnormal hypermetabolic lesion found.

References
1) Sokolowska-Wojdylo M, Olek-Hrab K, Ruckemann-Dziurdzinska K. Primary cutaneous lymphomas: diagnosis and treatment. Postepy Dermatol Alergol. 2015;32:368-383.



2) Willemze R, Cerroni L, Kempf W, Berti E, Facchetti F, Swerdlow SH, et al. The 2018 update of the WHO-EORTC classification for primary cutaneous lymphomas. Blood. 2019;133:1703-1714.



3) Wilson LD, Hinds GA, Yu JB. Age, race, sex, stage, and incidence of cutaneous lymphoma. Clin Lymphoma Myeloma Myeloma Leuk. 2012;12:291-296.

4) Lee HS, Suh KS, Lee DY, Cho KH, Oh SH, Kim SC, et al. Cutaneous lymphoma in Korea: A nationwide retrospective study. Acta Derm Venereol. 2016;96:535-539.


5) Kempf W, Pfaltz K, Vermeer MH, Cozzio A, Ortiz-Romero PL, Bagot M, et al. EORTC, ISCL, and USCLC consensus recommendations for the treatment of primary cutaneous CD30-positive lymphoproliferative disorders: Lymphomatoid papulosis and primary cutaneous anaplastic large-cell lymphoma. Blood. 2011;118:4024-4035.



6) Kempf W, Sander CA. Classification of cutaneous lymphomas: An update. Histopathology. 2010;56:57-70.


-
METRICS

-
- 0 Crossref
- 3,264 View
- 30 Download
- Related articles in Korean J Head Neck Oncol
-
A Case of Bilateral Pneumoparotid Improved with Conservative Treatment2017 ;33(1)
A Case of Primary Large B-cell Lymphoma of Larynx Presenting as Supraglottic Mass2015 ;31(1)